Если воспалилось ухо но не болит
Каковы причины воспаления уха (отита)? Какие разновидности отита бывают? Почему нельзя чистить уши внутри и как правильно осуществлять гигиенические процедуры? Как избавиться от отита? Чего нельзя делать при отите?
Воспаление уха (отит) – острый или хронический воспалительный процесс в различных отделах уха.
Отит может быть наружным, когда воспаляется наружный слуховой проход и средним, когда воспаляется полость среднего уха, а также лабиринтит, когда воспаляется внутреннее ухо.
Отит может быть вирусным (обычно возникает при ОРВИ; при этом обычно присутствует носовое слизетечение (насморк)).
Отит может быть бактериальным (насморка при нем обычно не бывает, но бывает гной в ухе).
При этом наблюдается боль в ухе, может быть частичная потеря слуха, повышенная температура, ощущение заложенности или давления, шум (или звон) в ушах, зуд в слуховом проходе, гнойные выделения из уха.
Есть способ, с помощью которого можно определить, есть ли воспаление уха (отит) или нет. Его можно использовать в частности применительно к малышам, которые еще не могут сказать, что у них болит ушко.
А производится диагностика так: Нужно нажать на козелок уха: если это вызывает боль, то отит, скорее всего, есть; если же боли нет, то не стоит беспокоиться.
Каковы причины возникновения отита?
– Различные инфекционные заболевания верхних дыхательных путей, особенно ринит (воспаление слизистой носа), а также ангина, аденоидит, грипп, корь, скарлатина и др. Отит возникает, как осложнение этих заболеваний.
– Травмы ушной раковины или слухового прохода (не лезьте ничем внутрь слухового прохода!).
– Переохлаждение.
– Причиной может также стать неумелое сморкание. Когда сморкаетесь, нельзя зажимать нос, т.к. сопли при этом под давлением (нос ведь зажат) попадают в пазухи носа, что может вызвать их воспаление (синуситы), а также в слуховую трубу (евстахиеву трубу), что и приводит, при проникновении микробов через слуховую трубу в полость уха, к отиту.
При возникновении бактериального конъюнктивита очень высока вероятность сопутствующего возникновения бактериального отита.
Нельзя прочищать слуховой проход спичками, булавками, ватными палочками – вообще нечем. Не стоит лезть внутрь ушного прохода. Ушная сера выделяется не для того, чтобы её выковыривали. Она выполняет защитную функцию – защищает ухо от инфекций, пыли, очищает и смазывает слуховой проход. Убирая серу из слухового прохода, мы лишаем его защиты. Используя ватные палочки, некоторые хотят удалить серу, но получается как раз наоборот – ушная сера ватной палочкой заталкивается дальше в ухо, что может привести к формированию серной пробки. К тому же, можно поранить/поцарапать слуховой проход, что может послужить благодатной ранкой для поселения и размножения микробов, что может привести к наружному отиту, фурункулёзу, воспалению наружного слухового прохода.
Очищать от серы нужно только наружную часть слухового прохода (выход наружу) – помыли уши, вытерли полотенцем/платочком/салфеткой. Всё.
Лезть внутрь может только врач – например, при возникновении серной пробки, да и то, это делается промыванием из шприца, или при наличии фурункула в слуховом проходе.
Замечал, что многие чистят уши своим маленьким деткам. Ну уж ни в коем случае нельзя лезть внутрь слухового прохода. Прочищая уши своим малышам, вы делаете им только хуже. Ни в коем случае не лезьте внутрь ушного прохода! Помыли ушки снаружи, легко протерли негрубым полотенцем или влажной салфеткой (конечно, не бумажной).
Как избавиться от отита?
Лечить отит, конечно, должен врач.
Итак, инфекция может попасть в слуховую трубу, а затем в полость уха. Сначала слизь накапливается в слуховой трубе и может её закупорить (а у детей она уже, чем у взрослых). Поэтому дети болеют отитом чаще, че взрослые.
При первых признаках отита (появлении боли в ухе) можно использовать сосудосуживающие препараты (но не более 3-х дней! ибо привыкание). Об этом подробнее почитайте тут. Сосудосуживающие препараты при закапывании/впрыскивании в нос суживают сосуды и снимают отёк не только слизистой оболочки носа, но и слизистой оболочки слуховой трубы. После снятия отёка слуховой трубы есть шанс, что отит не разовьётся. Детям до года – только капли (не спреи). Детям после года – детские формы сосудосуживающих препаратов (капли или спрей). Взрослым можно использовать любые формы. Но, повторю, использовать их не более 3-х дней и не превышая дозировку! Ибо осложнения, привыкание, хронический ринит или даже операция (подробнее читайте тут).
Температуру выше 38,5 сбивать жаропонижающими (парацетамол или ибупрофен, малышам – парацетамол).
После применения при первых симптомах отита сосудосуживающих препаратов – к врачу за назначением лечения.
Никакого самолечения! Никаких народных средств без рекомендации врача! Закапывания чего угодно, прогревание, компрессы, чеснок в ухо и т.п. Можете только усугубить положение, что может привести к развитию осложнений, потере слуха, повреждению слухового нерва и др. Особенно нельзя ничего закапывать в ухо, если барабанная перепонка повреждена. Это должен проверить врач. Нельзя прогревать ухо, т.к. там может быть гнойное воспаление, при котором прогревание крайне противопоказано.
При гнойном отите (бактериальная инфекция) бывает, что прорывается барабанная перепонка, через прорыв вытекает гной. Сразу же к врачу. После излечения барабанная перепонка зарастёт, оставив небольшой рубец на месте прорыва (на слух это не повлияет). Иногда, когда гноя накапливается много, а барабанная перепонка толстая, делают её прокол, чтобы гной вытек, иначе могут возникнуть осложнения, вплоть до менингита (воспаления мозга). При бактериальном отите назначают антибиотики, которые вводят не уколами, а в виде таблеток. Назначают курс не менее 10 дней. Обязательно нужно пропить весь курс лечения! И строго по времени приёма. Об этом читайте тут
После излечения от отита снижается слух на 1-3 месяца. Это естественное последствие воспаления уха. Через 1-3 месяца слух восстановится.
Итак, у малыша появилась боль в ухе. Закапываем сосудосуживающее лекарство, даём обезболивающее и противовоспалительное (ибупрофен, но малышам лучше парацетамол) и сразу же вызываем врача, который поставит диагноз и назначит правильное лечение! Не пренебрегайте здоровьем ребёнка, не занимайтесь самолечением! Обязательно вызывайте врача!
Следите за вашим здоровьем и вовремя обращайтесь к врачу. Не занимайтесь самолечением – это может быть опасно!
Желаю всем здоровья и долголетия! 🙂
Понравилась статья? Подписывайтесь на канал, ставьте лайки, делитесь публикацией в социальных сетях (кнопки соц. сетей справа).
Приглашаю вас в сообщества: Facebook | Вконтакте | Одноклассники
Источник
Воспалительный процесс в ухе называется отитом. Причиной развития болезни выступают патогенные микроорганизмы, которые попадают в орган слуха и вызывают покраснение, отек, повышение температуры и другие ответные реакции организма.
Заболевание, особенно на ранних стадиях, легко поддается лечению и не вызывает осложнений. Чтобы не запустить воспаление уха, которое может привести не только к полной глухоте, но и летальному исходу, важно знать, что это такое ушной отит, его первые симптомы и принципы терапии.
Этиология болезни
Главные причины развития отита — это бактерии, вирусы и другие микроорганизмы, попавшие в ухо. Воротами болезни может выступать как непосредственно сам слуховой анализатор, так и любые другие части тела.
Проникновение болезнетворных микроорганизмов в наши органы и ткани происходит достаточно часто, но благодаря слаженной работе иммунной системы они уничтожаются антителами и негативных последствий удается избежать.
В тех случаях, когда иммунитет ослаблен, остановить инфекцию не удается. Значительно увеличивает риск развития болезни переохлаждение, отсутствие правильного ухода за ушами, а также плохое качество воды.
Основными причинами отита считают:
- ОРЗ, ОРВИ, ангина;
- аденоиды и другие хронические болезни носоглотки;
- вазомоторный, аллергический ринит и пр. риниты;
- переохлаждение;
- снижение иммунитета;
- аномалии евстахиевой трубы (ее укорочение, изменение угла наклона);
- резкие изменения давления (погружение под воду, частые авиаперелёты);
- травмы уха;
- несоблюдение правил личной гигиены (особенно актуально для детей).
К факторам, которые сами по себе не вызывают воспаление уха, но существенно увеличивают вероятность развития отита относятся:
- аллергия (из-за постоянного отека носовых пазух, нарушается вентиляция евстахиевой трубы);
- оперативные вмешательства на слуховом анализаторе, а также в зоне носоглотки, носовой полости;
- волчья пасть;
- синдром Дауна;
- синдром Картагенера;
- алкогольная эмбриофетопатия;
- возраст (отит у детей до 3-х лет частое явление, но к 5-ти годам формируется невосприимчивость к ушным инфекциям);
- избыточный вес;
- генетическая предрасположенность.
Симптомы болезни
Слуховой анализатор — сложный орган. Он состоит из наружного, среднего и внутреннего уха. Симптомы отита будут напрямую зависеть от того, в каком отделе локализовалась инфекция.
Отит наружного уха

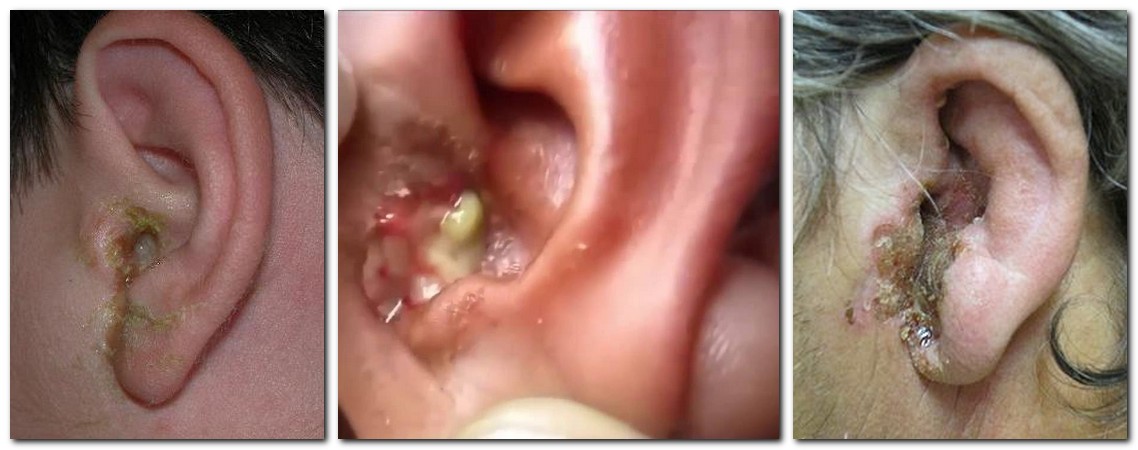
Инфекция поражает ушную раковину, слуховой проход, но не затрагивает барабанную перепонку. Основные признаки отита наружного уха следующие:
- боль разной степени выраженности (от незначительного дискомфорта до мучительных ощущений), усиливается при надавливании на ухо;
- зуд;
- ощущение заложенности, снижение остроты слуха;
- гнойные выделения в ушном проходе (см. фото выше);
- образование фурункула (возможно);
- повышение температуры тела (иногда);
- гиперемия ушной раковины и кожи вокруг.
Через несколько дней тревожные признаки болезни могут самостоятельно исчезнуть. Но это не значит, что следует игнорировать легкие проявления болезни. При первых же симптомах нужно обратиться за квалифицированной помощью. Наружный отит у взрослых и детей достаточно быстро может перерасти в более серьезную проблему.
Отит среднего уха
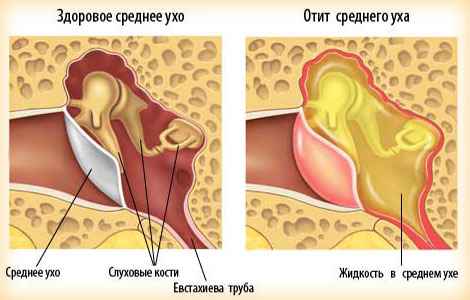
Особенно подвержены отиту среднего уха маленькие дети. Болезнь чаще всего возникает вслед за простудой или как осложнение детских инфекций (корь, скарлатина).
Отит среднего уха (тубоотит, евстахиит) представляет собой воспаление евстахиевой трубы. Гнойные выделения из-за барабанной перепонки не могут изливаться наружу, они скапливаются в среднем ухе. На фоне этого возникают характерные симптомы отита:
- острая боль (обычно простреливающая);
- ощущение наполненности уха;
- головная боль;
- гипертермия;
- значительное ухудшение слуха;
- нарушение жизненных циклов (сна-бодрствования);
- ухудшение аппетита;
- тошнота, в некоторых случаях рвота.
Такие признаки отита самостоятельно не пройдут, а каждый день отсрочки терапии будут ухудшать прогноз выздоровления.
Отит внутреннего уха
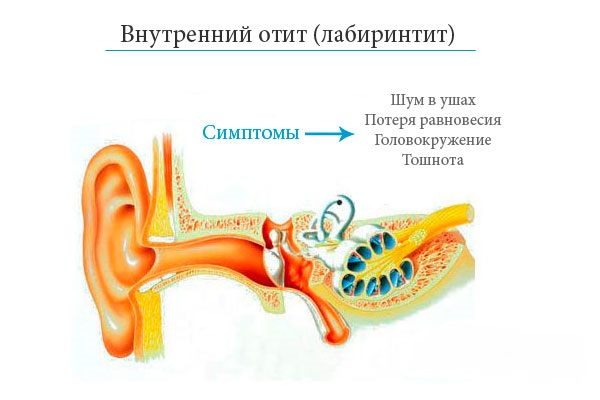
Отит внутреннего уха, или лабиринтит, наиболее серьезная форма недуга. Инфекция поражает улитку и полукружные каналы. Эта часть слухового анализатора отвечает не только за восприятие звуковых сигналов, но и является органом равновесия. Поэтому воспаление внутреннего уха ухудшает слух и нарушает координацию движений.
Признаки отита внутреннего уха:
- частичная или полная потеря слуха;
- повышение температуры;
- головокружение;
- тошнота, рвота;
- подергивание глазных яблок;
- неуверенная, шаткая походка;
- нарушение равновесия.
Симптомы болезни у младенцев и детей раннего возраста

Достаточно сложно человеку без медицинского образования определить отит у ребенка. Родители должны внимательно относиться к изменениям в поведении малыша.
Чрезмерная плаксивость, нарушение сна, а также насморк, который не проходит в течение нескольких дней могут быть первыми тревожными сигналами. Позже к ним присоединяются такие признаки отита как температура, отказ от еды и соски.
Малыш начинает постоянно прикладывать руку или другие предметы к уху. В некоторых случаях возникает нарушение стула и боли в животе. Однозначным признаком воспаления в ухе будет выделение гнойного содержимого.
Медлить нельзя, нужно срочно обращаться к врачу. Отит у ребенка быстро прогрессирует и чреват серьезными последствиями!
Типы отитов и их особенности
В медицинской практике принято классифицировать воспаления слухового анализатора по нескольким критериям.
1. По месту локализации очага инфекции различают:
- наружный;
- средний;
- внутренний отит.
2. Основываясь на характере протекания болезни, различают хронический и острый отит.
Острый отит проходит ряд стадий:
- возникновение евстахиита, воспаление барабанной перепонки;
- накопление гнойных масс, ухудшение слуха;
- значительный отек, усиление болевых ощущений;
- прорыв барабанной перепонки, высвобождение гноя, ухудшения слуха, при одновременном облегчении самочувствия;
- формирование рубцовой ткани в месте разрыва, постепенное возвращение слуха.
Хроническая форма болезни диагностируется в случае, если симптомы не проходят в течение двух и более месяцев, а рецидив в острой форме случается более четырех раз в год. Хронический отит уха приводит к ощутимому ухудшению качества жизни, а также инициирует рост новообразований в слуховом анализаторе.
3. В зависимости от способа проявления недуга, выделяют такие формы болезни:
- гнойная (гнойные массы аккумулируются в среднем ухе);
- катаральная (эпителиальные ткани отекают, синеют, выделений нет);
- экссудативная (накопление инфильтрата в среднем ухе).
Диагностика
Для диагностики отита, как правило, достаточно осмотра специалиста. Врач-отоларинголог, используя отоскоп, может получить информацию о состоянии наружного и среднего уха, а также увидеть изменения барабанной перепонки. При необходимости применяют метод тимпанометрии, который определяет наличие инфильтрата в среднем ухе или препятствий в евстахиевой трубе.
Иногда врач принимает решение о необходимости идентификации бактерий, которые стали источником инфекции. Для этого с помощью иглы из среднего уха отбирают инфильтрат. Результаты анализа помогут сделать антибактериальную терапию направленной и действенной.
Для подтверждения отита внутреннего уха врач прибегает к электронистамографии.
Лечение
Симптомы и лечение патологии неразделимо связаны, поскольку задача отоларинголога не только избавиться от патогенной микрофлоры, но и как можно скорее улучшить качество жизни пациента (купировать боль, снять отек и т.д).
Медикаментозное лечение
Консервативная терапия является основным методом лечения отита. Для борьбы с недугом используют следующие группы препаратов:
- Антибиотики. Ушной отит чаще всего лечат каплями (Офлоксацин, Неомицин), которые применяют непосредственно в очаге воспаления. Также используют турунды с тетрациклиновой или линкомициновой мазями. В тех случаях, когда у пациента наблюдается значительное снижение иммунитета или диффузный характер патологии, дополнительно назначают системный прием антибиотиков (Азитромицин, Амоксициллин, Ципрофлоксацин). Отит у детей по возможности лечат без антибиотиков, но в тех случаях, когда без них не обойтись с особой осторожностью применяют Аугментин, Супракс, Анауран.
- Обезболивающие. Для устранения болевых ощущений можно принять таблетку Ибупрофена, Анальгина или Кетонала.
- Противовоспалительные и антисептики. Отипакс, Отирелакс, борный спирт.
- Антигистаминные препараты. Применяют для снятия отека и улучшения вентиляции в евстахиевой трубе. Цетрин, Зодак, Зиртек, Ксизал и другие.
- Иммуномодуляторы. Интерферон, Ликопид, Арбидол, Виферон, Амиксин. Препараты призваны активизировать защитные силы организма и ускорить процесс выздоровления.
Физиотерапевтические процедуры, такие как лазер, микротоки, УВЧ-прогревания, служат прекрасным дополнением к основной терапии.
Важно! Решение о том, чем лечить воспаление уха должен принимать специалист. Все вышеперечисленные рекомендации носят справочный характер.
Хирургия
В сложных случаях отит уха лечат хирургическим путем. Оперативное вмешательство заключается в проколе барабанной перепонки и откачке инфильтрата и гноя. Для этого в ухо вставляют отводящую трубку, с которой пациент может ходить от 14 до 20 дней (до полного излечения).
Дополнительные и альтернативные методы лечения в домашних условиях
Лечение народными средствами можно проводить только под наблюдением врача. Нетрадиционные методы обычно эффективны на начальных стадиях болезни или в качестве сопутствующей терапии.
Народная медицина накопила немало советов о том, чем лечить отит у взрослых. Ниже приведены некоторые из них:
- Из репчатого лука выдавить сок, в него добавить равное количество либо льняного, либо сливочного масла. Приготовленную смесь с тампоном засунуть в слуховой проход. Процедуру можно делать несколько раз в день, до полного исчезновения симптомов болезни.
- Свежевыжатый сок листьев грецкого ореха закапывать дважды в день по три капли в каждое ухо.
- Для приготовления отвара берут ромашку лекарственную (1 ст. ложка) и донник лекарственный (1 ст. ложка), заливают кипятком (200 мл) и дают настояться 30 минут. Затем отфильтрованным раствором смачивают хлопковую ткань и применяют в качестве компресса.
Профилактика
Отит уха возникает на фоне инфекций, поэтому основная мера профилактики – это своевременное лечение инфекционных патологий и предупреждение их перехода в хроническое состояние. Существенно снизить риски инфицирования слухового анализатора можно если:
- избегать попадания воды в уши;
- оставлять немного серы в ухе (она обладает антибактерицидными свойствами);
- провести вакцинацию.
Прогноз
Отит у взрослых и детей, имеет очень благоприятный прогноз. При своевременном лечении болезнь отступает без следа. Но при неадекватной или запоздалой терапии возможны следующие осложнения:
- нарушение целостности барабанной перепонки;
- воспаление сосцевидного отростка;
- менингит;
- абсцесс мозга;
- некроз слуховых косточек.
Осложнения отита могут привести не только к потере слуха, но и летальному исходу. Поэтому даже при самых незначительных проявлениях болезни стоит проконсультироваться со специалистом и не заниматься самолечением!
Видеозаписи по теме
Источник
 У вас дискомфорт в ухе. Оно заложено или хуже слышит. Или там как будто хлюпает вода. Но острой стреляющей боли, характерной для отита, нет. Даже температура тела и анализ крови в норме. И, тем не менее, проблемы с ухом явно ощущаются. В такой ситуации интересует ответ на вопрос: возможен ли отит без температуры и без острой боли? Наш ответ: да.
У вас дискомфорт в ухе. Оно заложено или хуже слышит. Или там как будто хлюпает вода. Но острой стреляющей боли, характерной для отита, нет. Даже температура тела и анализ крови в норме. И, тем не менее, проблемы с ухом явно ощущаются. В такой ситуации интересует ответ на вопрос: возможен ли отит без температуры и без острой боли? Наш ответ: да.
Что такое отит?
Отитом называют воспалительный процесс в слуховом проходе. В зависимости от места появления воспаления, его разделяют на наружный, средний и лабиринтит.
При наружном отите воспаляются ткани ушной раковины и наружного слухового прохода — вплоть до барабанной перепонки.
Средний отит или воспаление среднего уха – наиболее распространенная форма болезни.
Лабиринтит — это воспаление внутреннего уха, то есть системы костных полостей, являющуюся одним из органов слуха. Из-за сложности этой системы ее еще называют лабиринтом, отсюда — и характерное название воспаления «лабиринтит».
Самыми частыми возбудителями болезни являются бактерии — различные кокки (пневмококки, стафилококки, гемофильные палочки и другие).
Бывает ли отит без температуры?
Отвечая на вопрос, бывает отит без температуры или нет, нужно сначала объяснить, почему при данном заболевании показатель термометра как правило повышается. Это происходит потому, что болезнетворные микробы, поселившиеся в слуховом проходе, выделяют токсины. Эти токсины воздействуют на центр терморегуляции в головном мозге через цепочку химических реакций, а тот в ответ «решает» усилить нагревание тела, чтобы уничтожить микробов. Чаще температурный показатель при отите острой формы составляет 38-39 градусов, а боль в ухе возникает из-за воспаления и давления на барабанную перепонку.

Строение уха человека
Как же относиться к тому факту, что в ухе чувствуется дискомфорт, а температуры нет? Это может происходить по следующим причинам.
- Возможно, на самом деле, у больного не отит, а серная пробка, болят зубы и отдают в ухо, либо воспалились лимфоузлы, что легко спутать с дискомфортом в органе слуха.
- Аналогичным образом неприятное ощущение в ухе при отсутствии температуры может быть вызвано закупоркой носовых синусов и как следствие — евстахиевой трубы, ведущей в ухо. Из-за этого в барабанной полости нарастает вакуум, что неприятно и может вызывать заложенность и боль. Тогда больному может казаться, что у него отит, хотя на самом деле это синусит.

- Чувство болезненности и заложенности в ухе возникает и из-за воспаления лицевого нерва. Помимо ушной проблемы неврит дает боли в лице и в голове в целом, иногда наблюдается ощущение «мурашек» по коже и онемения. Если своевременно не начать лечение, вы рискуете распрощаться со своей мимикой.
- Иногда и классический гнойный острый отит протекает без температуры. Это такие случаи: сниженный иммунитет (например, у больных СПИДом или стариков), несформировавшийся иммунитет (у младенцев), расстройство центра терморегуляции, хроническая форма воспаления. Однако даже без повышенной температуры при таком отите, как правило, есть выраженная боль в ухе. Гной, образовавшийся в результате воспаления, давит на барабанную перепонку и вызывает боль.
- Температура часто остается в норме при серозном (экссудативном) отите. Экссудат — жидкость, выделяющаяся из мелких кровеносных сосудов ткани при воспалении.
Мы перечислили основные причины отсутствия температуры на фоне дискомфорта и боли в ухе. Теперь поговорим подробнее именно об отитах.
Экссудативный отит представляет собой воспаление среднего уха с нарушением вентиляционной функции евстахиевой трубы, идущей от носовых пазух. Синонимами заболевания являются словосочетания «серозный отит», «секреторный отит», «мукозный отит». В процессе болезни в барабанной полости накапливается жидкость — экссудат, которая в нормальном состоянии нужна для поддержания здоровья ушной полости. По ряду причин при отите этого экссудата много, и он не выводится из полости наружу, что и вызывает воспаление.
Экссудативный отит имеет следующие классические признаки:
- температура тела остается в норме;
- проблемы со слухом могут наблюдаться сразу, а могут незаметно нарастать со временем;
- дискомфорт в ухе (больной даже не всегда может понять, что эпицентр именно там);
- заложенность уха;
- шум, щелчки в ухе;
- звук эха от собственного голоса;
- воспаление и покраснение слухового прохода;
- нарушение координации (в ушной полости находится орган, отвечающий за равновесие).
Часто экссудативная форма болезни не сопровождается никакими симптомами и выявляется случайно на осмотре у доктора. Либо она становится заметна уже на стадии тугоухости.
Классический же гнойный отит без температуры, как правило, не протекает. И для него характерна острая стреляющая боль, так что постановка диагноза не вызывает затруднений. А вот экссудативный отит без температуры и боли — явление нормальное: смазанная или отсутствующая симптоматика для него характерна. Тем и отличается данный вид заболевания от классического гнойного отита среднего уха без температуры. Далее расскажем о нем детальнее.
Экссудативный отит: причины и стадии
Экссудативная форма отита, как правило, возникает как осложнение в результате ОРЗ (острого респираторного заболевания). Этому дополнительно способствуют:
- детский возраст (строение слуховой трубы у детей предрасполагает к попаданию содержимого из носовых пазух в среднее ухо);
- аномалии строения носовых ходов (искривление носовой перегородки и т.д.);
- хронические проблемы слизистой носа;
- попадание воды в среднее ухо при промывании носа;
- гипертрофия глоточной миндалины;
- неудачное сморкание (при закрытом рте и второй закрытой ноздре, а также со слишком большим напором);
- не вылеченный до конца отит или ринит с длительным сохранением отека;
- аденоиды, опухоли;
- неоправданное превентивное применение антибиотиков во время лечения ОРЗ;
- гастроэзофагеальный рефлюкс является предрасполагающим фактором, т.к. кислота желудка, постоянно попадающая в носоглотку, раздражает ее и ухудшает сопротивляемость инфекциям.
Также в специализированной медицинской литературе упоминаются причины неясной этиологии. Говоря простым языком, не всегда можно вычислить причину и не всегда развитие экссудативного отита у конкретного человека объясняется очевидными факторами.
В начале заболевания может быть заложено ухо, ощущаться хлюпанье жидкости, присутствовать слабая ноющая боль в ушной раковине и покраснение в ухе. Как правило, человек на эти проявления особого внимания не обращает, считая их продолжением насморка. В худшем случае, когда симптомов нет, можно проходить без медицинской помощи пару лет, а после заметить проблему только из-за нарастающей тугоухости.
Особенно легко не заметить проблему у детей, т.к. малыши часто не жалуются на дискомфорт, если ухо явно не болит. Часто диагноз ставится после многочисленных обследований, призванных выяснить причины неуспеваемости в школе или отставания в умственном развитии. Причина оказывается банальной — ребенок плохо слышит.
Подробно о развитии отита у детей читайте в нашей отдельной статье.

Развитие экссудативного отита без температуры включает четыре стадии.
- Первая стадия — катаральная (евстахиит, воспаление евстахиевой трубы). Вначале воспаляется слуховая труба, нарушается ее вентиляция — и в барабанной полости создается вакуум, что ведет к застою жидкости (транссудата). Этот период длится до месяца и сопровождается неприятными ощущениями в ухе, иногда заложенностью и небольшим снижением слуха, которое настолько мало, что его трудно заметить.
- Вторая стадия — секреторная. В барабанной полости накапливается жидкость, а слизистая оболочка уха меняет свои характеристики: увеличивается число желез, выделяющих слизь. Это сопровождается неприятным и даже болезненным ощущением давления в ухе. Может появиться шум, щелчки, заложенность или выраженная тугоухость. Иногда при наклонах головы можно почувствовать перемещение жидкости. Длительность второй стадии составляет от 1 до 12 месяцев.
- Третья стадия — мукозная. Содержимое уха становится вязким, возникает состояние, которое в народе называют «клейким ухом». Жидкость настолько вязкая, что ее можно растянуть на десятки сантиметров. В это время ощущение переливания жидкости в ухе прекращается, т.к. она превращается в нечто наподобие смолы. Ухудшение слуха нарастает и становится явным. Третья стадия длится от 12 до 24 месяцев.
- Четвертая стадия — фиброзная. В слизистой оболочке уха нарастают дегенеративные явления, выработка слизи прекращается. Полость уха зарастает фиброзной тканью: в процесс вовлекаются слуховые косточки, а барабанная полость рубцуется. Поэтому возникает выраженная тугоухость, которая в конечном итоге заканчивается глухотой. Это состояние называют адгезивный средний отит.
На первых стадиях может произойти самоизлечение. Также на любой из стадий случается торможение заболевания и его заморозка в текущем состоянии. Но чем больше запущена болезнь, тем меньше шансов на полное и быстрое исцеление.
Последствия экссудативного и гнойного отитов
Серьезные последствия развиваются не сразу. И хотя заболевание не считается смертельным, оно может привести к летальному исходу из-за осложнений. Ежегодно от последствий отитов в мире умирает 28 тысяч человек.
Среди наиболее частых осложнений такие.
Прободение барабанной перепонки
У 47% больных отитами в результате давления лопается барабанная перепонка. Если все содержимое барабанной полости выходит наружу и больше не скапливается, то перепонка зарастает и патологический процесс завершается. Однако во многих случаях патология переходит в хроническую форму и наблюдается стойкая перфорация перепонки, которая никак не может зарасти. Такое состояние грозит глухотой.

Глухота
Тугоухость развивается как результат стойкого разрыва барабанной перепонки либо как результат фиброзного процесса и зарастания барабанной полости, о чем было сказано выше.
Мастоидит
Воспалительное поражение сосцевидного отростка височной кости развивается после проникновения инфекции в костную ткань. Инфекция размягчает кость и начинается остеомиелит. При этом состоянии человек ощущает общие симптомы: слабость, повышение температуры тела, а в крови заметно увеличивается число лимфоцитов и СОЭ. Иногда это заболевание развивается стремительно, в течение 1-2 недель после отита либо даже одновременно с ним.
Менингит
Отогенный менингит — опасное для жизни заболевание, представляющее собой воспаление мозговой оболочки кокковой флорой, вызвавшей отит.
Обо всех температурных проявлениях при менингите вы можете прочесть в следующей статье сайта temperaturka.com.
Холестеатома
Это доброкачественная опухоль, развивающаяся при гнойных выделениях в ухе. Сама холестеатома впоследствии приводит к деструкции слуховых косточек.
Как диагностировать отит без температуры
Отит без температуры у взрослого диагностировать не всегда просто. Если в ухе стреляет, то есть врач имеет дело с классическим течением заболевания, то, как правило, постановка диагноза происходит на основании жалоб пациента и визуального осмотра при помощи отоскопа. Отит без температуры у ребенка диагностируется таким же образом.
Однако в случае с экссудативной формой все сложнее. Часто пациент приходит к доктору только тогда, когда уже страдает нарушением слуха и когда в ухе появились фиброзные образования. На этой стадии диагностика экссудативного отита у грамотного специалиста проблем не вызывает. Однако на начальном этапе, когда в среднем ухе появилось малое количество жидкости, есть небольшая заложенность, но прочие симптомы отсутствуют, в ситуации сможет разобраться только высокий профессионал.

Выраженные проявления на ранних стадиях выглядят так
Однако по разным причинам врачи могут не увидеть жидкости. Тогда они сделают вывод, что с ухом все в порядке, а заложенность или хлюпанье возникли из-за воспаления в носу. Как правило, при осмотре носовых пазух виден отек. В результате пациенту выписывается схема лечения заложенного носа. Но она включает в себя лишь часть препаратов, необходимых при экссудативном отите. Если повезет, такое лечение подействует на заболевание — и оно начнет сходить на нет. Но чаще чуда не наблюдается: пациент на поправку не идет, а болезнь прогрессирует.
Помимо визуального осмотра, сбора жалоб при диагностике экссудативного отита врач должен проверить слух больного. Но на ранних стадиях изменения столь малы, что их легко не заметить. Поэтому наиболее информативным исследованием считается импедансометрия (тимпанометрия): оно основано на измерении давления в барабанной полости.
Иногда для уточнения типа экссудата делают пункцию барабанной перепонки шприцем. Это может быть важно, например, если в среднем ухе скопились бактерии и заболевание нужно лечить антибиотиками. Жидкость анализируют на наличие конкретных бактерий и на их устойчивость к тем или иным антибиотикам.
Также могут назначить компьютерную или магнитно-резонансную томографию. А для выявления причин дисфункции слуховой трубы назначают исследования носа и глотки. Информативным в этом случае является рентген носовой полости.
Также врач может посчитать нужным провести эндоскопию глоточного отверстия слуховой трубы: так он может увидеть грануляционный процесс и гиперплазию носовых раковин. Эндоскопия дает наиболее яркую картинку изначальных причин экссудативного отита. Но, как правило, это исследование назначают уже при повторном проявлении заболевания, когда становится

