Хронический мезотимпанит право уха история болезни
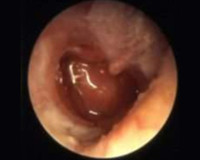
Мезотимпанит – это вариант хронического гнойного воспаления полости среднего уха, который сопровождается перфорацией барабанной перепонки в центральном отделе. Основные симптомы заболевания – снижение остроты слуха, оторея, интоксикационный синдром, чувство «заложенности» уха, шум различного характера. Клиническая картина изредка дополняется вестибулярными нарушениями и болевыми ощущениями. Диагностика заключается в сборе анамнеза и жалоб, проведении отоскопии, отоэндоскопии, камертональных проб, аудиометрии, лабораторных тестов, компьютерной или магнитно-резонансной томографии. Лечение основывается на антибиотикотерапии, тимпанопластике и симптоматических мероприятиях.
Общие сведения
Мезотимпанит составляет более 50% от всех форм хронического гнойного среднего отита (ХГСО). Общая распространенность заболевания – от 2 до 35% населения Земли. На территории России эта патология встречается с частотой от 8,2 до 40,1 на 1 000 человек. От 6 до 8% больных, которым требуется госпитализация и лечение в условиях стационара, страдают от ХГСО. Мезотимпанит считается относительно благоприятной формой заболевания, так как не сопровождается выраженной деструкцией костных структур. Однако при длительном течении болезни более чем у 55% пациентов развивается кариес слуховых косточек, а у 20-23% – лизис стенок барабанной полости. Летальность при возникновении осложнений колеблется в пределах 15-25%.

Мезотимпанит
Причины мезотимпанита
Основная причина развития мезотимпанита – переход острого экссудативного среднего отита в хроническую форму. При этом состав бактериальной микрофлоры по сравнению с острым процессом несколько изменяется, часто определяется наличие несколько возбудителей одновременно. В основном это аэробы Pseudomonas aeruginosa и Staphylococcus aureus, которые обнаруживаются у 50-85% больных. Реже выявляется анаэробная флора, представленная грамположительными кокками (Peptococcus и Peptostreptococcus), Bacteroides или грамотрицательными Klebsiella и Proteus. Грибы рода Aspergillus и Candida определяются у 2-15% больных.
Выделяют факторы, которые способствуют хронизации воспаления барабанной полости и развитию мезотимпанита. К ним относятся:
- Заболевания носовой полости и носоглотки. В эту группу патологий включают опухоли, разрастания аденоидных вегетаций, деформации носовой перегородки и другие состояния, которые ухудшают дренажную функцию слуховой трубы, препятствуя оттоку гнойных масс из барабанной полости.
- Аномалии строения челюстно-лицевой области. В список входит атрезия хоан, синдром Дауна, заячья губа, и другие пороки, которые деформируют или перекрывают просвет евстахиевой трубы.
- Сопутствующие патологии. В первую очередь это касается сахарного диабета, который снижает местную резистентность тканей, способствует высокой активности патогенной микрофлоры.
- Иммунодефицитные состояния. Отсутствие системного иммунного ответа обеспечивает бесконтрольное размножение флоры, быстрое формирование осложнений, генерализацию инфекции. К таким состояниям относятся последние стадии развития раковых заболеваний, онкогематологические патологии, СПИД.
- Неадекватное лечение острого отита. Неправильно подобранные антибактериальные препараты, несоблюдение дозы или неполный курс антибиотикотерапии способствует не только переходу острого заболевания в ХГСО, но и резистентности микрофлоры к препаратам.
Патогенез
Развитие мезотимпанита основывается на первичном остром воспалении слизистых оболочек структур среднего уха. В дальнейшем из-за нарушения функции слухового канала, неоправданного использования антибиотиков, местного и системного иммунодефицита или присоединения анаэробной микрофлоры возникает мукозит. Последний представляет собой вариант поражения среднего уха, сопровождающийся сочетанием гиперплазии собственной пластинки слизистой оболочки и гиперсекреции покровного эпителия барабанной перепонки. Такие патологические изменения в сочетании с высокой активностью патогенной микрофлоры и токсичным воздействием продуктов ее жизнедеятельности приводят к гнойному расплавлению натянутой части барабанной перепонки. Параллельно происходит выделение литических ферментов, лимфокинов, цитокинов и факторов роста. Это становится причиной пролиферации, дифференцировки и миграции кератиноцитов в холестеатомном матриксе, провоцирует формирование холестеатомы, деструкции других костных структур.
Симптомы мезотимпанита
Обострение заболевания обычно происходит на фоне перенесенной острой вирусной инфекции, переохлаждения или попадания воды в ушной канал. Первичным симптомом у большинства пациентов является постепенное одностороннее ухудшение слуха со стороны поражения. У некоторых больных с каждым повторным эпизодом мезотимпанита острота слуха прогрессивно снижается. На обострение хронического отита также указывает возникновение синдрома интоксикации – повышение температуры тела до 39,0° C, озноб, сонливость, слабость, недомогание, общая ноющая головная боль.
При дальнейшем развитии заболевания появляются выделения из уха, которые могут иметь разный характер – от небольшого количества слизистых до обильных гнойных с ихорозным запахом. Оторея часто дополняется чувством «заложенности» в ухе, слабовыраженной болью или дискомфортом на фоне усиленного восприятия собственного голоса. Большинство больных слышит шум, характер которого зависит от имеющихся патологических изменений. При наличии большого дефекта барабанной перепонки шум низкочастотный, напоминает гул. В случае поражения внутреннего уха возникает высокочастотный звон, писк или свист.
Примерно у 10% пациентов, страдающих мезотимпанитом, формируется фистула лабиринта, вызывающая кохлеовестибулярные нарушения. К таковым относится головокружение вращательного характера и нарушение устойчивости различной степени выраженности. Симптомы обычно возникают при умеренной физической активности, поворотах или наклонах головы, реже – в состоянии покоя. Редко встречается тупая головная боль отогенного генеза, которая может локализироваться в височной, теменной или параорбитальной области.
Осложнения
Все осложнения, возникающие на фоне мезотимпанита, принято делить на две основные группы: внутричерепные и внечерепные. К первым относятся менингиты, энцефалиты, абсцессы головного мозга и пр. Их развитие обусловлено деструкцией верхней стенки барабанной полости с последующим распространением бактериальной флоры и гнойных масс непосредственно к мозговым оболочкам. В группу экстракраниальных осложнений входит субпериостальный абсцесс, мастоидит, лабиринтит, парез лицевого нерва. Механизм их развития также основывается на гнойном расплавлении стенок среднего уха, но с вовлечением в патологический процесс орбиты, сосцевидного отростка, структур, формирующих канал лицевого нерва или лабиринта. В последнем случае зачастую параллельно возникает глубокая нейросенсорная тугоухость. На фоне иммунодефицитных состояний существует высокий риск генерализации инфекции и развития отогенного сепсиса.
Диагностика
Постановка диагноза мезотимпанит, как правило, не представляет трудностей. Этому способствует характерная клиническая картина заболевания и наличие специфических изменений, которые определяются рутинными методами диагностики в отоларингологии. Полное обследование больного включает в себя:
- Анализ жалоб и анамнеза. Помимо признаков кондуктивной тугоухости и отореи в анамнезе у больного почти всегда присутствует ранее перенесенный острый гнойный средний отит или обострения мезотимпанита. Также отоларинголог уточняет наличие предрасполагающих факторов или заболеваний.
- Отоскопия. Отоскопическая картина при этом варианте ХГСО характеризуется наличием сквозного отверстия в натянутой области барабанной перепонки, из которого происходит выделение патологических масс. Определяется общая гиперемия, отечность краев перфоративного отверстия, реже – грануляционные разрастания.
- Отомикроскопия или отоэндоскопия. Исследование позволяет визуализировать наличие тимпаносклеротических очагов или петрификатов, тимпанофиброза, ретракционных карманов, мукозита, полипозных изменений слизистых оболочек, определить кариес или гнойное расплавление слуховых косточек, деструкцию аттика и адитуса, развитие холестеатомы.
- Камертональное исследование. Во время теста Ринне пациент с мезотимпанитом громче воспринимает звучание камертона при размещении его ножки на сосцевидном отростке. По результатам пробы Вебера звук, издаваемый камертоном, лучше слышно со стороны пораженного уха. Изменение результатов тестов указывает на сопутствующее поражение звуковоспринимающего аппарата.
- Тональная пороговая аудиометрия. При изолированном поражении барабанной перепонки и/или цепи слуховых косточек на аудиограмме наблюдается прогрессивная депрессия кривой воздушной проводимости. При распространении патологического процесса в лабиринт возникает поражение звуковоспринимающей системы, что отображается параллельным ухудшением костного восприятия звука.
- Лабораторные анализы. В общем анализе крови при мезотимпаните определяется повышение уровня лейкоцитов свыше 10×109/л со сдвигом лейкоцитарной формулы влево, увеличение СОЭ. Проводится бактериальный посев выделяемых из уха патологических масс, определение чувствительности высеянной флоры к антибиотикам.
- Лучевые методы исследования. Обычно используется КТ височных костей, позволяющее визуализировать поражение слизистых оболочек среднего уха, формирование рубцов возле слуховых косточек, расплавление длинной ножки или тела наковальни, суперструктур стремени. При развитии осложнений происходит деформация и деструкция стенок крыши барабанной полости или пещеры, канала лицевого нерва и формирование фистул лабиринта. Реже применяется МРТ височных костей для детальной диагностики холестеатомного процесса и его дифференциации с другими патологическими изменениями.
Лечение мезотимпанита
Целью терапии является достижение стойкой ремиссии путем санации среднего уха, предотвращение внутричерепных и внечерепных осложнений. Основной метод лечения при мезотимпаните – хирургический. Операции обязательно дополняются назначением медикаментозных средств. Терапевтическая программа включает следующие мероприятия:
- Оперативное вмешательство. Хирургическая тактика зависит от конкретной клинической ситуации. В большинстве случаев выполняется тимпанопластика по Вульштейну, при необходимости – с протезированием слуховых косточек. При высоком риске развития осложнений проводится санирующая операция открытого типа или аттикоантромастоидотомия с дренированием пещеры.
- Антибиотикотерапия. Применяются как системные, так и топические антибактериальные препараты. Фармакологические средства подбираются с учетом чувствительности патогенной микрофлоры. Основные медикаменты – цефалоспорины II-III поколения, фторхинолоны II поколения, полусинтетические пенициллины. С учетом одновременного наличия нескольких возбудителей используются комбинации из 2-3 антибактериальных средств.
- Симптоматическое лечение. Включает использование топических кортикостероидов, промывание уха антисептическими препаратами, назначение иммуномодуляторов и витаминных средств. При дисфункции слуховой трубы осуществляется ее продувание по Политцеру. При необходимости выполняется септопластика, аденоидэктомия и другие операции, направленные на восстановление дренажа среднего уха.
Прогноз и профилактика
Прогноз при мезотимпаните относительно благоприятный. При своевременно начатой терапии удается восстановить слух до изначального уровня, избежать развития септических осложнений и нейросенсорной тугоухости. При внутричерепном распространении гнойных масс исход зависит от результатов лечения осложнений. Профилактика мезотимпанита подразумевает полноценное рациональное лечение острой формы гнойного среднего отита, укрепление общих защитных сил организма, своевременную нормализацию работы евстахиевой трубы, удаление аденоидных вегетаций, коррекцию других предрасполагающих факторов.
Источник
Скачать историю болезни [13,6 Кб] Информация о работе ПАСПОРТНАЯ ЧАСТЬ. Ф.И.О.: ВОЗРАСТ: 49 лет ПРОФЕССИЯ: бухгалтер ДАТА ПОСТУПЛЕНИЯ В КЛИНИКУ: 2.12.98 ЖАЛОБЫ |
Источник
