Почему дырка в ухе черная
Автор Руслан Хусаинов На чтение 4 мин. Опубликовано 05.05.2019 18:38
Обновлено 05.05.2019 15:20
Ушная сера — это натуральное вещество желтого цвета, которое помогает сохранить уши человека чистыми и свободными от засорения. Но иногда сера может стать черной, и это, как правило, является результатом чрезмерного накопления ушной серы и редко вызывает беспокойство.
Ушная сера защищает слуховой проход от предметов, которые могут в него попасть:
- вода;
- шампунь и кондиционер;
- грязь;
- вирусы, грибки и бактерии.
Несколько желез в наружной части уха производят ушную серу, которая также включает старые клетки кожи ушного канала. В большинстве случаев ушная сера представляет собой липкое желтое вещество. Однако иногда она имеет более темный цвет, например, коричневый или черный.
Причины и факторы риска
Когда ушная сера находится в ухе в течение продолжительного времени, ее цвет начинает темнеть. Чем дольше сера остается там, тем темнее она становится. Как правило, с возрастом ушная сера становится более сухой и не очищает ушной канал так быстро или легко. В результате, ушная сера может накапливаться и меняться от желтого до черного. Однако черная ушная сера может встречаться у любого человека.
Наиболее распространенные причины черной ушной серы
Чрезмерное накопление ушной серы
У большинства людей ушная сера естественно и регулярно выходит из ушей. Однако, если это происходит недостаточно быстро или железы производят слишком много ушной серы, она может скапливаться в ушном канале и становиться темнее.
Использование посторонних предметов
Люди, которые используют наушники, затычки для ушей, слуховые аппараты или любые другие предметы, которые помещаются в ухо, имеют высокую вероятность появления черной ушной серы. Эти посторонние предметы могут вдавливать серу обратно в ушной канал и препятствовать выходу ушной серы.
Уплотнение ушной серы
Попадание посторонних предметов в ухо может привести к уплотнению ушной серы. Люди, которые регулярно чистят уши ватными палочками, рискуют протолкнуть ушную серу обратно в ухо и прижать ее к барабанной перепонке. В дополнение к потемнению ушная сера может вызывать различные симптомы, такие как боль в ухе, потеря слуха и головокружение.
Лечение
В большинстве случаев черная ушная сера не представляет проблемы для здоровья или риска. Однако человек может устранить ее домашними средствами. Важно отметить, что эти методы лечения не подходят для тех, у кого есть отверстие в барабанной перепонке.
Орошение уха
Для орошения ушей используется теплая вода, иногда с эфирным маслом или перекисью водорода. Чтобы орошать ухо, человек должен:
- Заполнить небольшой шприц теплой водой или смесью теплой воды и нескольких капель эфирного масла или перекиси водорода.
- Наклонить голову так, чтобы ухо было обращено к потолку, и поместить голову над раковиной.
- Вставить наконечник шприца над отверстием ушного канала.
- Аккуратно ввести воду в ухо и дать ей стечь.
- Повторить процедуру с другим ухом, если это необходимо.
Орошение уха, как правило, является безопасным и эффективным способом удаления скопления ушной серы из ушей.
Ушные капли
Ушные капли являются еще одним методом лечения в домашних условиях. Наиболее распространенные ушные капли:
- пероксид водорода;
- натуральные масла, такие как оливковое масло, минеральное и детское масло.
Когда человек капает раствор в отверстие уха, твердая и сухая сера впитывает его. Это смягчает ушную серу и облегчает очистку ушного канала. Через несколько минут после введения ушных капель необходимо смыть размягченную ушную серу.
Медицинские процедуры
Если лечение в домашних условиях не помогает или боль сопровождает черную ушную серу, человек должен поговорить с врачом о возможном лечении. Некоторые методы, которые может попробовать врач:
- орошение специальным средством для очистки ушной серы;
- всасывание с помощью вакуумного инструмента;
- удаление ушной серы с помощью специального средства, называемого кюреткой.
Профилактика
Зачастую уши очищаются самостоятельно и не требуют вмешательства. Люди должны избегать чистки ушей длинными предметами. При скоплении серы в ушах следует избегать или ограничивать использование наушников и других устройств, требующих введения в уши. Врач может назначить препараты, чтобы смягчить ушную серу. Лекарственные средства помогают предотвратить скопление ушной серы.
Когда обратиться к врачу
Человек должен поговорить с врачом, если у него впервые появилась черная ушная сера. Врач может направить человека к специалисту или проверить состояние пациента до начала лечения. Человек должен также обратиться к врачу, если у него возникнут какие-либо дополнительные симптомы:
- боль в ухе;
- тошнота;
- головокружение;
- ощущение полноты в ухе;
- зуд в ухе;
- кашель;
- выделения из слухового прохода;
- звон в ушах;
- трудности со слухом.
Заключение
Черная ушная сера редко вызывает беспокойство. Дополнительные симптомы обычно бывают слабыми, которые можно устранить домашними средствами. Большинству людей следует оставить свои уши в покое и соблюдать правила гигиены.
Статья на тему: Эксперты обновили рекомендации по профилактике и удалению серной пробки из ушей.
Источник
Появление чёрных точек может быть вызвано не только типом кожи. Почему-то принято считать, что в большинстве случаев такая сыпь возникает у людей, обладающих жирной кожей. Однако это совершенно не так, ведь чёрные точки в ушах могут появиться абсолютно у любого человека.
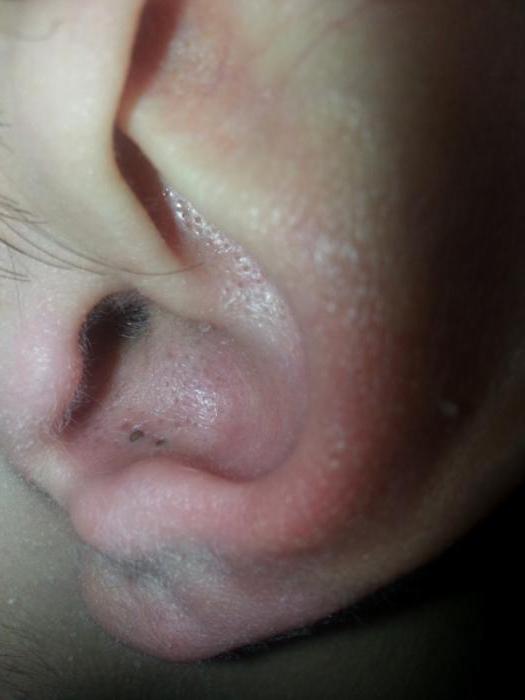
При этом сыпь может распространиться по всему телу, начиная с ног и заканчивая ушами. Если на теле кожа податливая и чёрные точки легко можно удалить, то с ушами дело обстоит намного сложнее. Сама конструкция раковины необычна, к тому же кожа на ней тонкая и нежная. Поэтому у многих людей возникает проблема с устранением чёрных точек из ушей. Вообще многие специалисты не рекомендует выдавливать их, так как это может привести к осложнениям. В образовавшееся отверстие может попасть грязь, которая очень скоро вызовет инфекцию. Даже если этого не произойдёт, в ближайшем времени сыпь образуется на том же месте.
Причины возникновения
Почему появляется черная точка в ухе? У сыпи такого вида есть научное название – комедоны. Точки чёрного цвета являются разновидностью акне и образуются после того как подкожные железы начинают вырабатывать слишком много сала. При этом происходит закупоривание пор, приводящее к забиванию сальных протоков и окислению жира, после чего и получаются чёрные точки.
В большинстве случаев угри, как принято называть комедоны в народе, воспринимаются людьми как небольшой недостаток кожи. Однако появление чёрной сыпи может говорить о серьёзных проблемах или нарушениях в работе организма. Очень часто сыпь становится показателем того, что у человека нарушен гормональный баланс, в организме присутствует инфекция или не в порядке печень. Также чёрные точки могут указывать на проблемы с пищеварительной системой. Именно поэтому косметологи и дерматологи советуют людям с проблемной кожей более серьёзно отнестись к лечению.
Чтобы излечить кожу, потребуется не только чаще умываться, но и постараться выявить причину возникновения комедонов. После этого стоит приготовиться к комплексному лечению, а затем к регулярным профилактическим процедурам, предотвращающим повторное возникновение сыпи.
Черные точки в ушах: как избавиться?
Обнаружившим у себя в ушах чёрные точки рекомендуется сразу же записаться на консультацию к дерматологу. Именно этот специалист способен назначить нужные анализы, грамотно обследовать и осмотреть пациента. Как правило, таких процедур достаточно, чтобы врач смог поставить правильный диагноз. В случае серьёзного заболевания, способного нанести вред здоровью человека, стоит незамедлительно начинать лечение. Только вылечив болезнь, можно приступать к устранению угревой сыпи. Когда каких-либо серьёзных проблем не обнаружено, вылечить сыпь становится гораздо проще. С заболеванием кожи смогут справиться в самом обычном косметическом салоне, где разработана не одна методика по устранению этой проблемы. Так, наибольшей востребованностью пользуется механическая и лазерная чистка кожи.
Конечно, посещение профессионального салона требует финансовых вложений. Поэтому если у человека нет возможности пользования платными услугами, то он может попробовать решить проблему самостоятельно.
Рекомендации
Главное перед тем, как избавиться от черных точек в ушах, – узнать несколько рекомендаций, которые помогут не усугубить положение.
1. Любые процедуры по очистке лица следует выполнять с начисто вымытыми и продезинфицированными руками.

2. Чтобы кожа стала податливее, рекомендуется подержать на ушах горячие компрессы. При этом процедуру следует выполнять не менее 5 минут, меняя остывшие компрессы. Когда кожа распарится, можно прекращать процедуру.
3. Используя отшелушивающее средство, подходящее по типу кожи, следует аккуратно нанести его на уши и помассировать проблемные участки. После этого средство нужно удалить тёплой водой. Далее необходимо уши тщательно просушить, а затем продезинфицировать тампонами, смоченными спиртом.
4. Как выдавить черные точки в ушах? В косметологии существуют специальные инструменты, имеющие округлую форму основания. Именно с помощью них профессионалы удаляют из ушей сыпь, немного надавливая на кожу. Если такого приспособления нет, то ни в коем случае не стоит пытаться выдавить угри ногтями. Последствия таких действий описаны выше.
В крайнем случае стоит воспользоваться салфетками и, немного надавливая на кожу, попробовать удалить содержимое забившихся пор. Если кожа достаточно распарена, эта процедура увенчается успехом. Однако бывают слишком затвердевшие угри, которые не выходят с первого раза. В этом случае рекомендуется просушить уши, протереть их антисептиком, а процедуру повторить на другие сутки.
Сейчас рассмотрим отшелушивающие средства по народным рецептам.
Вне зависимости от выбранного рецепта, следует очищать кожу ушей только в распаренном виде.
1 вариант: сода + соль + крем для бритья
Для приготовления средства понадобится взять половину чайной ложки соды, столько же крема для бритья и соли.
Тщательно смешав все ингредиенты, можно наносить средство на сыпь и область вокруг неё, при этом аккуратно массируя уши. Далее смесь оставляется на коже на 20 минут, а потом смывается водой комнатной температуры. Затем уши тщательно вытираются. Далее обрабатываются спиртосодержащим раствором, к примеру, левомицетином, эвкалиптом или настойкой шалфея. Процедуру следует проделывать ежедневно.
Вариант 2: лимонный сок
Как еще удаляется черная точка в ухе?

Можно воспользоваться лимоном. Чтобы избавиться от чёрных точек в ушах, следует покрывать проблемные участки кожи свежевыжатым соком этого кислого плода. Процедуру надо повторять минимум два раза в день с помощью ватной палочки.
Вариант 3: медовый массаж
Если есть возможность, то можно приобрести натуральный, деревенский мёд. Использовать нужно только жидкий. Мед массирующими движениями наносится на уши.

По истечении 10 минут можно смывать состав водой. Наносить целебные компоненты следует ежедневно, пока черная точка в ухе не исчезнет, а кожа визуально не станет идеальной. Далее процедура проводится раз в неделю, чтобы сыпь не появилась снова.
Вариант 4: вода + сода
Для приготовления средства понадобится 1 чайная ложка воды и столько же соды. Смешав ингредиенты, следует смазывать уши ватной палочкой, смоченной в растворе. Делать это следует на протяжении трёх минут, после чего кожу необходимо тщательно промыть. Совершать процедуру требуется ежедневно, пока сыпь не исчезнет.
Вариант 5: молочная маска
Как убрать черные точки в ушах? Приготовьте средство по данному рецепту. Изготавливая данный состав, понадобится смешать 1 столовую ложку тёплого молока со столовой ложкой желатинового порошка.

После того как компоненты будут тщательно перемешаны, необходимо подогреть смесь в микроволновой печи пару минут. Получившийся раствор надо быстро нанести на проблемные участки и оставить на двадцать минут. Застывшая смесь образует тонкую плёнку, при снятии которой из пор вычищается вся грязь.
К составу по желанию можно добавлять половину таблетки активированного угля, который также способствует удалению сыпи.
Профилактика
Применяя народные или магазинные средства, человек с лёгкостью может избавиться от черных точек в ухе и по всему телу. Однако эта сыпь, скорее всего, возвратится (если дело в избыточном подкожном сале). Помимо постоянного нанесения средства, следует полностью пересмотреть своё меню.
Так, людям с проблемной кожей не стоит употреблять жирную, жареную и сладкую пищу. Дело в том, что такие продукты считаются тяжёлыми. Поэтому могут только спровоцировать появление сыпи. Также следует исключить алкоголь, крепкий чай, кофе и отказаться от сигарет.
Предпочитая здоровую пищу, человек почти сразу может заметить улучшение состояния кожи, возможно, что даже и сразу пропадет черная точка в ухе. Главное – перед самостоятельным лечением обязательно сходить к врачу, чтобы убедиться, что появление сыпи – это результат излишней выработки подкожного сала, а не серьёзное заболевание. Ведь в последнем случае все старания будут напрасными.
Источник
Околоушной свищ – это врождённая аномалия формирования наружного уха, представляющая собой узкий извилистый канал, который открывается в начале завитка ушной раковины. При развитии нагноения проявляется снижением слуха, общей интоксикацией, выделением гнойного или серозного содержимого из устья свища. Диагностика осуществляется на основании данных физикального осмотра, аудиометрии, фистулографии, ультразвукового исследования свищевого хода и бактериального посева биологического материала. Радикальным методом лечения является иссечение свища, консервативная терапия (антибиотики, физиопроцедуры) носит вспомогательный характер.
Общие сведения
Околоушной свищ (ушной синус/пазуха, преаурикулярная фистула) – это врождённый порок развития наружного уха, возникающий в процессе эмбриогенеза. Впервые описан немецким врачом Карлом Гейзингером в 1864 году. Синус может быть двусторонним (до 50% всех случаев) или односторонним (чаще слева), одинаково поражает мужчин и женщин. У афроамериканцев и азиатов частота встречаемости составляет 1-10%, у европейцев – 0,6%. Врождённая преаурикулярная фистула выявляется преимущественно в раннем детском возрасте. Патология может протекать бессимптомно до момента инфицирования свищевого хода.
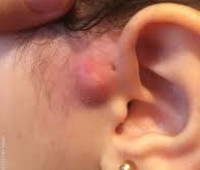
Околоушный свищ
Причины
Достоверные причины формирования порока на сегодняшний день не определены. Известно, что преаурикулярная фистула может возникать спонтанно при воздействии тератогенных факторов или входить в структуру наследственных заболеваний. На развитие аномалий наружного уха, в том числе околоушного свища, оказывают влияние:
- Физические и химические тератогены. Ионизирующее и рентгеновское излучение, лучевая терапия негативно воздействуют на формирующийся плод, вызывая развитие различных пороков. К опасным предпосылкам относят контакт беременной с тяжёлыми металлами, спиртовыми растворами, алкогольную, наркотическую и никотиновую интоксикацию. Из лекарств ототоксичным эффектом обладают антибиотики тетрациклинового ряда, гормональные средства, цитостатики.
- Инфекционные заболевания матери. Все инфекции группы TORCH (токсоплазмоз, краснуха, цитомегаловирус, герпес) крайне опасны для плода. К числу потенциально тератогенных агентов также принадлежат вирус кори, бледная трепонема. Возбудители способны проникать через гематоплацентарный барьер и оказывают негативное воздействие на эмбриогенез (особенно в 1-ом триместре беременности).
- Наследственные факторы. Черепно-лицевые аномалии, включая преаурикулярный свищ, характерны для ряда генетических патологий. К этим заболеваниям относятся синдром Тричера-Коллинза, гемифациальная микросомия, брахиооторенальный синдром. Зарегистрирован случай околоушного синуса, связанный с врождённой холестеатомой и сопровождавшийся параличом Белла.
Патогенез
Вне зависимости от причинного фактора в основе образования свища лежит нарушение слияния жаберных дуг на 5-6 неделе беременности. Жаберные дуги представляют собой мезодермальные структуры, выстланные энтодермой и покрытые эктодермой. Они ограничены жаберными щелями и энтодермальными глоточными мешочками. Первая и вторая жаберные дуги формируют каждая по 3 бугорка, которые должны объединиться в течение последующих 1-2 недель эмбриогенеза. При нарушении этого процесса и возникает околоушной свищ.
При гистологическом исследовании обнаруживается свищевой ход, выстланный многослойным плоским или цилиндрическим эпителием. Он может продолжаться до кости или барабанной полости, затрагивать околоушную железу. Соединительная ткань, окружающая околоушной свищ, содержит волосяные фолликулы, сальные и потовые железы. Просвет фистулы заполнен клетками слущенного эпителия и казеозным содержимым, что создаёт условия для его закупорки. При развитии воспаления в тканях появляются лимфоциты, плазматические клетки, полиморфно-ядерные лейкоциты, которые формируют грануляционный вал.
Симптомы околоушного свища
У большинства пациентов с преаурикулярной фистулой отсутствуют клинические проявления. Устье свища не всегда может быть обнаружено сразу же после рождения ребёнка: это обусловлено его небольшим размером. Наружное отверстие фистулы у 90% больных располагается у основания ушного завитка чуть выше козелка и имеет вид тёмной точки. Реже устье свища обнаруживается в области противозавитка, противокозелка или на мочке.
Свищевой ход тонкий и извилистый, может достигать 3-4 сантиметров в глубину, проходит сверху и сзади от лицевого нерва, открывается в среднее или внутреннее ухо. Реже ушной синус может сообщаться с таким же свищом, расположенным в боковой области шеи. Из фистулы может выделяться плотное белесоватое содержимое – клетки отмершей кожи.
При проникновении бактерий в свищевой ход развивается воспалительный процесс. Это сопровождается возникновением местных и общих изменений. Сначала развивается незначительная болезненность в зоне завитка, он отекает, увеличивается. Постепенно боль приобретает пульсирующий характер, усиливается при наклоне головы вниз, при физической активности. Отёчность и гиперемия распространяются на подлежащие ткани, за счёт чего деформируется ушная раковина. Из наружного отверстия свища выделяется жёлто-зелёное гнойное или кровянистое содержимое с неприятным запахом.
В первые несколько дней отмечается незначительный субфебрилитет, который по мере прогрессирования воспаления переходит в фебрильную температуру. Нарастают явления общей интоксикации: потеря аппетита, головные боли, слабость. На фоне поражения наружного уха происходит снижение слуха, при вовлечении околоушной железы резко снижается слюноотделение и возникает сухость во рту. Подбородочные, подчелюстные, заушные, задние шейные лимфатические узлы увеличиваются в размерах, становятся резко болезненными при пальпации.
После разрешения гнойно-воспалительного процесса на месте выходного отверстия свища формируется корочка, которая впоследствии отторгается. Через 1,5-2 месяца в этой области образуется тонкий рубец. Инфекция ушного синуса склонна к повторному появлению: у многих пациентов после первичного развития гнойного воспаления возникает рецидив в течение нескольких лет.
Осложнения
Длительно существующее гнойное воспаление свищевого канала может способствовать развитию абсцесса или флегмоны. Так как очаг инфекции находится в непосредственной близости от головного мозга, при несвоевременном лечении развивается менингит или энцефалит. Если процесс распространяется на среднее и внутреннее ухо с расплавлением подлежащих тканей, пациент может потерять слух. У людей с иммунным дефицитом нагноение ушного синуса может закончиться развитием сепсиса вплоть до летального исхода.
Диагностика
Диагностика заболевания проводится на основании жалоб пациента, данных осмотра врача-отоларинголога, инструментальных, лабораторных исследований. Заподозрить порок могут также неонатолог или педиатр. Если околоушной синус сочетается с другими аномалиями развития, это обнаруживается благодаря скрининговому ультразвуковому исследованию на 20, 31-32 неделях беременности. К наиболее информативным методам диагностики относят:
- Физикальное обследование. При осмотре в области основания завитка уха обнаруживается отверстие, заполненное казеозными массами. При присоединении инфекции ушная раковина гиперемирована, болезненна, отёчна. Из отверстия при нажатии выделяется зеленовато-жёлтое содержимое.
- Лабораторные исследования. При возникновении воспалительного процесса в общем анализе крови увеличен уровень лимфоцитов, нейтрофилов, повышена СОЭ. Бактериологический посев отделяемого околоушного свища позволяет выделить возбудителя и подобрать этиотропную терапию.
- Инструментальные исследования. Ультрасонография отображает ход свища, демонстрирует его связь с полостью среднего уха. Фистулография позволяет оценить расположение канала по отношению к сосудисто-нервным пучкам и околоушной железе, его толщину, протяжённость. Магнитно-резонансная томография и КТ височной кости определяют наличие гнойного содержимого и также дают информацию о ходе фистулы.
- Исследование функции органов слуха. Для диагностики тугоухости проводят камертональные пробы. При околоушном свище чаще выявляется кондуктивная тугоухость, связанная с затруднением проведения звуковых волн. Аудиометрия используется для измерения остроты слуха, значительно снижающейся при заболевании.
Дифференциальный диагноз при инфицировании околоушного свища проводят с мастоидитом, наружным отитом, фурункулёзом. Необходима консультация генетика, чтобы исключить наследственные заболевания. В этом случае семейный анамнез и дополнительные методики обследования позволяют определить другие сопряжённые с пороком патологии.
Лечение околоушного свища
В практической отоларингологии используется комплексное хирургическое и консервативное лечение врождённого околоушного свища. Операция проводится в условиях стационара в плановом порядке под общей анестезией. Используется классическая методика с выделением свища из окружающих тканей и последующим его иссечением. Послеоперационная рана ушивается, через несколько месяцев формируется незаметный рубец.
При инфицировании канала производится его дренирование и промывание антисептическим раствором, противомикробными препаратами. Если нагноение было многократным, удаляются рубцовые ткани. На последнем этапе хирургического вмешательства восстанавливается целостность ушной раковины, накладываются косметические швы. Для послеоперационного лечения инфицированной фистулы используются:
- Этиотропная антибактериальная терапия. Противомикробные средства подбираются с учётом разновидности и устойчивости возбудителя на срок не более 10-14 дней. Чаще всего используют защищённые пенициллины и цефалоспорины, препаратами второго ряда являются аминогликозиды и макролиды.
- Симптоматическая терапия. Для уменьшения отёка, ускорения процессов регенерации назначают нестероидные противовоспалительные средства, антиоксиданты и глюкокортикоиды. Если в процессе заболевания развивается тяжёлая тугоухость, применяют классические слуховые протезы. Они позволяют полностью или частично компенсировать потерю слуха.
- Физиотерапия. Для устранения остаточных явлений широко используют ультрафиолетовое облучение, УВЧ-терапию, индуктотермию. Также применяется лекарственный электрофорез с антибиотиками и глюкокортикоидами.
Прогноз и профилактика
В обычном состоянии околоушная фистула не приносит пациенту дискомфорта и не является поводом для беспокойства. Инфицирование околоушного свища часто рецидивирует, что может привести к снижению слуха различной степени. При своевременном удалении фистулы прогноз благоприятный, в то время как необоснованный отказ от хирургического вмешательства может обернуться тяжелыми осложнениями. Профилактика развития свища состоит из рационального планирования беременности, прекращения воздействия вредных физических и химических факторов на организм женщины, диагностики и лечения инфекционных заболеваний группы TORCH.
Источник
