Шум в ушах после удаления желчного пузыря

Полноценная жизнь после удаления желчного пузыря

Нарушения работы пищеварительной системы в той или иной степени встречаются у каждого человека. Вместе с тем существуют заболевания, которые буквально делят жизнь на до и после. Именно к таким относится желчнокаменная болезнь, требующая хирургического вмешательства.
По статистике, ЖКБ встречается примерно у 10―20% взрослого населения нашей страны в зависимости от региона. Орган играет важную роль в процессе пищеварения, поэтому жизнь без желчного пузыря требует соблюдения ряда правил и ограничений, о которых мы расскажем далее.
Функции желчного пузыря

Желчный пузырь (ЖП) вместе с протоками образует билиарную систему. Ее основная функция — накопление желчи и ее заброс в двенадцатиперстную кишку. Полый орган вмещает около 50―80 мл секрета, при этом его эвакуация происходит только в ответ на прием пищи.
За сутки печень вырабатывает около полутора литров желчи, однако ее состав и свойства меняются при попадании в желчный пузырь. В нем почти в 10 раз повышается концентрация желчных кислот, билирубина и холестерина за счет всасывания воды и других элементов через стенки органа.
Работа желчного пузыря обеспечивает следующие процессы:
- нейтрализация кислотной среды желудочного сока;
- активизация ферментов поджелудочной железы;
- полноценное переваривание пищи, расщепление жиров и усвоение витаминов;
- перистальтика кишечника и выработка в нем слизи;
- обеззараживание частиц пищи и предотвращение гельминтоза за счет создания щелочной среды;
- выработка гормонов и кишечных ферментов.
Причины появления камней в желчном пузыре

В норме орган должен полностью избавляться от желчи при сокращении, но так происходит не всегда. Появлению желчнокаменной болезни способствуют:
- врожденные патологии строения органа, перегиб пузыря или протоков;
- изменение состава желчи, в результате чего она становится густой, застаивается, начинает образовывать твердый осадок и камни;

- изменение моторики билиарного тракта;
- гормональные сбои, в частности, после приема некоторых препаратов (пероральных контрацептивов);
- наличие лишнего веса, сахарный диабет;
- несбалансированное питание, употребление продуктов с высоким содержанием углеводов и холестерина;
- малоподвижный образ жизни;
- частые стрессы;
- курение, употребление алкоголя.
Симптомы желчнокаменной болезни
ЖКБ проявляется болью, тяжестью и дискомфортом в правом подреберье, нарушением пищеварения (рвотой, тошнотой, вздутием живота, отрыжкой). Возникает непереносимость жирной пищи, молочных продуктов, а также острых и жареных блюд. Среди других симптомов нарушения работы желчного пузыря можно отметить:

- повышение температуры тела;
- потемнение мочи и осветление кала;
- постепенное снижение массы тела;
- пожелтение кожных покровов, склер глаз;
- быструю утомляемость, общее ухудшение самочувствия.
Желчнокаменная болезнь диагностируется на основании лабораторных анализов, УЗИ, КТ, МРТ, а также рентгенологического исследования.
Выявление камней в желчном пузыре не всегда требует специфического лечения. Если у пациента нет осложнений, то врачи прибегают к выжидательной тактике. Помимо этого, разработаны методы растворения песка и камней с помощью ряда препаратов, но подобная терапия не является панацеей от ЖКБ. Со временем камни образуются снова.
Удаление ЖП показано при появлении осложнений, таких как острый или хронический калькулезный холецистит. При успешном хирургическом лечении пациент избавляется от негативных симптомов без каких-либо серьезных последствий для качества жизни.
Что происходит в организме после операции по удалению желчного пузыря?

В 95% случаев хирургическое лечение приносит только облегчение и пациент начинает себя чувствовать так, словно вмешательства не было. Вместе с тем удаление органа пищеварительной системы не может пройти бесследно. После операции в организме происходит как минимум 3 важных изменения:
1. Желчи больше негде скапливаться, поэтому она начинает непрерывно поступать в двенадцатиперстную кишку.
2. Образующийся в печени секрет оказывает давление на протоки.

3. Желчь больше не очищается от избытка воды, хлора и натрия, поэтому постепенно меняется состав микрофлоры кишечника.
Около 30% пациентов первое время после операции могут отмечать:
- тянущие боли в правом подреберье;
- чувство тяжести и вздутие в животе;
- тошноту до или после приема пищи;
- горечь во рту, изменение вкуса и пр.
Ухудшение самочувствия и другие негативные последствия могут наблюдаться у пациентов с заболеваниями двенадцатиперстной кишки или поджелудочной железы, в остальных случаях у операции больше плюсов, чем минусов.
Пищеварение после удаления желчного пузыря

После операции у пациента могут наблюдаться:
- нарушения стула, вызванные снижением концентрации желчи и, как следствие, ухудшением обработки пищи;
- изменение обмена веществ, в частности, недостаток жирорастворимых витаминов, жирных кислот, кишечных белков и гормонов;
- признаки раннего старения организма за счет снижения усвоения антиоксидантов.

Со временем организм пациента перестраивается и «учится» обходиться без удаленного органа. При соблюдении рекомендаций лечащего врача хорошее самочувствие возвращается:
- исчезают хронические боли в правом подреберье и животе;
- нормализуется стул;
- сглаживаются проявления других заболеваний органов желудочно-кишечного тракта.
Восстановление после удаления желчного пузыря

Начиная с первых дней после операции, пациент столкнется с рядом ограничений. В первую очередь они связаны с режимом питания. Так, в первые сутки разрешается пить только воду, причем не более полутора литров.
На вторые сутки разрешено пить травяные отвары, нежирный кефир, можно есть жидкое картофельное пюре на воде. Далее на протяжении недели в меню постепенно вводятся протертые каши, легкие бульоны, нежирное мясо и рыба, ржаные сухари.
Важно! Желчь выводится из протоков только во время приема пищи, поэтому пациенту необходимо перейти на дробное питание. Кушать необходимо 5―6 раз в день. При соблюдении этого правила желчь не будет застаиваться, следовательно, в протоках не образуются новые камни и не начнется воспалительный процесс.

Полное восстановление организма после удаления желчного пузыря занимает около полугода. Для того чтобы этот процесс прошел успешно, пациенту рекомендуется:
- в течение 1-2 месяцев не поднимать тяжести, не выполнять тяжелую работу по дому, исключить интимную близость;
- ограничить занятия спортом, но при этом малоподвижный образ жизни не приветствуется;
- отказаться от посещения солярия, пляжа, бани и сауны — необходимо избегать как перегрева, так и переохлаждения.
Лекарства после удаления желчного пузыря
В период послеоперационной реабилитации пациенту необходимо принимать ряд медикаментов. Для предотвращения инфекционного и воспалительного процесса первые несколько дней нужно пить антибиотики. Для устранения боли врач может назначить анальгетики и спазмолитики. Для восстановления выработки желчи назначаются желчегонные препараты. Перечислим основные.

«Холосас» — сироп растительного происхождения с широким терапевтическим эффектом. Действующий компонент препарата — экстракт плодов шиповника, богатый витаминами и минералами.
Сироп, как указано в инструкции, усиливает секрецию желчи, стимулирует перистальтику кишечника, оказывает мягкое противовоспалительное действие, активизирует работу поджелудочной железы, повышает устойчивость организма к инфекционным и бактериальным заболеваниям.

«Аллохол» — желчегонное средство растительного происхождения, в состав которого входят экстракты крапивы, чеснока, пчелиный воск, а также сухая желчь животных.
Препарат, в соответствии с аннотацией, способствует стимуляции работы печени, восстановлению моторных функций органов пищеварения, устранению воспалительных процессов, выведению токсических веществ из кишечника.

«Хофитол» — средство растительного происхождения на основе экстракта артишока полевого. Назначается в лечебных и профилактических целях.
Препарат, согласно инструкции, способствует очищению печени от токсинов, нормализации работы мочевыделительной и желчегонной системы. Многие пациенты отмечают на фоне приема «Хофитола» нормализацию артериального давления и улучшение аппетита.

«Одестон» — сильнодействующий желчегонный препарат синтетического происхождения, который необходимо принимать строго по назначению лечащего врача.
Применение этого средства позволит устранить боль в правом подреберье, тошноту, изжогу. «Одестон», как сказано в аннотации, усиливает синтез и эвакуацию желчи, снижая риск образования камней, а также снимает спазмы гладкой мускулатуры кишечника.
Помимо этого, врач может назначить гепатопротекторы — лекарства, которые необходимо принимать после удаления желчного пузыря. Это группа препаратов, направленных на нормализацию работы печени и других органов пищеварения.

«Карсил» — натуральный препарат для лечения и восстановления функций печени. Основа лекарства — экстракт плодов расторопши.
«Карсил», согласно инструкции, обладает мембраностабилизирующим и антигипоксическим свойствами. Кроме этого, средство препятствует жировому перерождению клеток печени и нарушению оттока желчи. Препарат способен значительно облегчить симптоматику заболеваний печени, при этом его часто назначают вместе с другими лекарствами.

«Урсофальк» — препарат на основе урсодезоксихолевой кислоты, которая обладает желчегонным и гипогликемическим действием.
Как сказано в инструкции, действующее вещество лекарственного средства снижает концентрацию холестерина в желчных протоках. Благодаря этому в желчи повышается содержание желчных кислот, которые способствуют растворению конкрементов. Помимо этого, препарат усиливает секрецию желудка и поджелудочной железы.

«Эссенциале Форте Н» — препарат, содержащий полиненасыщенные жирные кислоты, ускоряющие процесс восстановления клеток печени. Фосфолипиды бобов сои снижают вязкость желчи и регулируют жировой обмен.
Согласно инструкции «Эссенциале Форте Н» регулирует процессы углеводного и жирового обмена в организме, а также усиливает дезинтоксикационные функции печени. Фосфолипиды предотвращают жировую дистрофию органа, снижают вероятность образования новых камней в протоках. Это один из немногих препаратов, которые врачи иногда назначают беременным женщинам при проблемах с пищеварением.

«Гепабене» — натуральный гепатопротекторный препарат на основе растительных компонентов. В его состав входят экстракт травы дымянки лекарственной, плоды расторопши пятнистой и другие вещества.
Препарат, в соответствии с аннотацией, оказывает выраженный гепатопротекторный и желчегонный эффект, а также умеренное антиоксидантное действие. После курса приема «Гепабене» многие пациенты отмечают избавление от дискомфорта и спазмов в животе, устранение отрыжки и изжоги.

«Гепатрин» — это биологически активная добавка (БАД), признанная одной из наиболее эффективных для поддержания и восстановления функций печени.
Препарат содержит растительные экстракты расторопши, листьев артишока, витамины группы В, лецитин и другие вещества, улучшающие работу системы пищеварения. Вместе с тем «Гепатрин» не может применяться как самостоятельное лекарство, его назначают в составе комплексной терапии.
Важно! Несмотря на то, что многие перечисленные препараты изготовлены на основе натуральных растительных компонентов, их применение должно согласовываться с лечащим врачом. Бесконтрольный прием гепатопротекторных лекарств может привести к ухудшению самочувствия пациента, перенесшего операцию по удалению желчного пузыря.
Диета после удаления желчного пузыря
| Можно | Нельзя |
|---|---|
| Нежирное мясо: курица, индейка, телятина, крольчатина. | Жирное мясо и субпродукты: утка, гусь, свинина, сало, печень. |
| Супы на процеженном мясном или овощном бульоне. | Наваристые жирные бульоны. |
| Отварные и запеченные блюда, а также продукты, приготовленные на пару. | Жареное, копченое, острое, маринованное, соленое. |
| Запеченные овощи, сладкие фрукты. | Сырые овощи, кислые фрукты и ягоды. Грибы, лук, чеснок, имбирь под запретом в любом виде. |
| Кисломолочные продукты без сахара: кефир, обезжиренный творог, простокваша. | Сырое молоко, творожная масса, сладкий йогурт, мороженое, взбитые сливки, сметана. |
| Мед, зефир, мармелад, повидло. | Шоколад, выпечка, кондитерские изделия. |
| Галеты, сухое несладкое печенье, сухари, вчерашний хлеб. | Черный хлеб, свежие хлебобулочные изделия. |
| Травяные отвары, некрепкий черный или зеленый чай, соки, морсы, компоты. | Кофе, какао, крепкий чай. |
| Гречневая и перловая крупа, рис, овсянка, отруби. | Манная крупа, бобовые. |
Жизнь после удаления желчного пузыря: важные советы
Питание. Помимо дробного приема пищи, пациентам рекомендуется выпивать в день до 2 литров воды без газа. Запивать еду при этом нежелательно, чтобы не снижать концентрацию пищеварительных ферментов. Следует ограничивать употребление растительного и сливочного масла, сладостей и консервированных продуктов. Алкоголь и курение также под запретом.
Физическая активность. Несмотря на то, что интенсивные занятия спортом первые полгода не допускаются, движение необходимо для нормальной работы пищеварительной системы. Первые тренировки можно начинать на 6 неделе после операции. Сначала это может быть ходьба, затем по нарастающей легкий бег и упражнения в тренажерном зале.
Лекарства. Жить полноценно после удаления желчного пузыря помогает прием препаратов, стимулирующих выработку пищеварительных ферментов. Схему лечения должен составлять врач в соответствии с индивидуальными особенностями организма пациента. Самолечение и прием БАДов без согласования со специалистом не допускается.
Болевой синдром. Многие пациенты после холецистэктомии жалуются на боли в области печени. Этот орган лишен нервных окончаний, поэтому дискомфорт связан с операцией. Если боль не проходит, это может свидетельствовать о развитии постхолецистэктомического синдрома, или ПХЭС. Такое состояние вызвано нарушением работы билиарной системы и требует наблюдения у врача.
Помните, что даже после удаления желчного пузыря возможно образование новых камней в протоках, поскольку изначально эта проблема связана с изменением физико-химических свойств желчи. Для того чтобы не допустить осложнений, пациенту необходимо пересмотреть особенности питания и образа жизни, только в этом случае ситуацию можно взять под контроль и добиться улучшения самочувствия.
Источник
Шум в ушах – это слуховые ощущения, наблюдаемые в отсутствии внешнего звукового сигнала. В большинстве случаев речь идет о субъективном шуме в ушах (его слышит только сам человек), и только иногда – об объективном шуме (если, например, слуховые ощущения вызывает непроизвольная мышечная вибрация, то ее может услышать и врач – с помощью фонендоскопа).
Данные о распространённости шума в ушах довольно различны. Это объясняется как раз тем, что объективно шум в ушах не фиксируется. Проводили такой эксперимент: людей, прежде никогда не жаловавшихся на шум в ушах, поместили в условия абсолютной тишины. И 93% участвовавших в эксперименте заявили, что слышат какой-то шум. С одной стороны, мы можем просто не обращать внимания на то, что у нас есть шум в ушах, поскольку живем при постоянном внешнем звуковом фоне (для жителя города – это стандартная ситуация). С другой стороны, при отсутствии внешнего сигнала слух обостряется и начинает «считывать» шумы самого организма, или нервная система «восполняет» отсутствующие звуки тем, что генерирует сигнал самостоятельно (на уровне нервной системы это уже не акустическое колебание, а электрохимический процесс).
Как проявляется шум в ушах
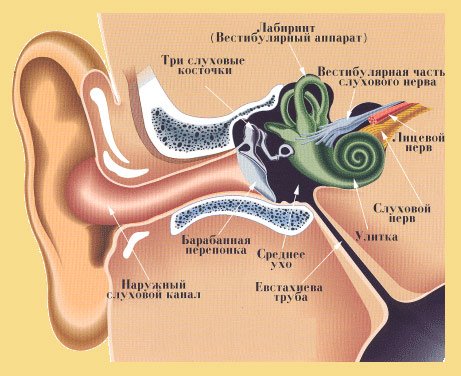
Шум в ушах может также описываться как звон, шуршание, скрип или гул в ушах.
В большинстве случаев шум в ушах не мешает нормальной жизни. В то же время симптом может усиливаться. Врачи выделяют четыре степени шума в ушах (в зависимости от состояния пациента):
- первая степень – шум в ушах не влияет на самочувствие человека;
- вторая степень – шум вызывает дискомфорт в условиях тишины и мешает спать;
- третья степень – дискомфорт от шума в ушах ощущается постоянно, человек не высыпается, качество жизни ухудшается значительно;
- четвертая степень – шум в ушах создает невыносимый дискомфорт.
Важный момент: в одном или в обоих ушах ощущается шум. Шум в одном ухе вызван локальной причиной, если шумит сразу в обоих ушах, то проблема, скорее всего, носит системный характер.
Также важно, какие ещё симптомы наблюдаются вместе с шумом в ушах. Например, сопровождается ли шум в ушах снижением слуха (тугоухостью). Иногда шум в ушах сопутствует таким симптомам как головная боль, головокружение, тошнота.
Причины шума в ушах
Шум в ушах может быть вызван широким кругом причин, в том числе и некоторыми серьезными заболеваниями. В первую очередь, шум в ушах вызывают патологии слухового аппарата. Их можно классифицировать по области локализации.
Патологии внутреннего уха:
пресбиакузис – атрофические и дистрофические изменения во внутреннем ухе возрастного характера. В этом случае шум в ушах обычно сопутствует развитию тугоухости;
шумовое повреждение внутреннего уха. Причиной может быть, например, длительное прослушивание громкой музыки в наушниках;
длительный прием некоторых лекарственных препаратов, отличающихся ототоксичностью (неблагоприятным воздействием на органы слуха);
отосклероз (патологическое разрастание костной ткани внутреннего уха). При отосклерозе шум и снижение слуха наблюдаются сначала на одном ухе, а несколько месяцев спустя патология может развиться и на втором ухе;
болезнь Меньера (скопление жидкости в полости внутреннего уха). Основной симптом заболевания – головокружение;
лабиринтит (воспаление внутреннего уха). Проявляется, в первую очередь, также головокружением. Шум в ушах – второстепенный симптом.
Патологии среднего уха:
средний отит (воспаление среднего уха). Основные симптомы – боль в ухе, температура, возможны гнойные выделения из уха. Заложенность уха и шум вызываются наличием жидкости (например, гноя) в барабанной полости;
экссудативный отит (накопление жидкости в полости среднего уха). Эту разновидность среднего отита стоит выделить отдельно, поскольку при ней других симптомов, кроме снижения слуха и шума в ушах, как правило, не наблюдается;
повреждение барабанной перепонки (например, в результате звуковой травмы).
Патологии наружного уха:
серная пробка;
попадание в ушной проход насекомого или инородного тела.
Иные возможные причины шума в ушах
Также шум в ушах может быть вызван:
патологиями сердечно-сосудистой системы. В частности, при атеросклерозе бляшки на стенках артерий приводят к нарушению тока крови, возникают завихрения (турбулентность). Эта неравномерность движения крови вызывает вибрацию, которая воспринимается слуховым аппаратом и ощущается как шум в ушах. Ощущение шума в ушах усиливается при повышении артериального давления , которое может быть стойким (гипертония), а может быть вызвано такими ситуативными факторами как стресс, употребление алкоголя или кофеина;
патологиями нервной системы. Шум в одном ухе, сопровождающийся ухудшением слуха, головокружением и ощущением ползания «мурашек» по лицу, наблюдается при невриноме (опухоли слухового нерва). Также шум в ушах может быть одним из симптомов рассеянного склероза или мигрени.
Когда при шуме в ушах надо обращаться к врачу?

Если Вы стали слышать шум в ушах, то есть, если он появился и не проходит, необходимо показаться врачу и выяснить его причину, чтобы исключить развитие наиболее опасных заболеваний.
Обязательно надо обратиться к врачу, если вместе с шумом в ушах наблюдаются:
- снижение слуха;
- неврологические симптомы (головокружение, нарушение координации движение, тошнота, рвота);
- сильная головная боль или боли в области сердца.
Также следует обратиться к врачу, если интенсивность шума увеличивается (если шум в ушах приводит к ухудшению качества жизни).
Лечение шума в ушах
С жалобой на шум в ухе (или в обоих ушах) необходимо обратиться, прежде всего, к ЛОР-врачу. В некоторых случаях может потребоваться консультация врача-невролога.
Лечение шума в ушах
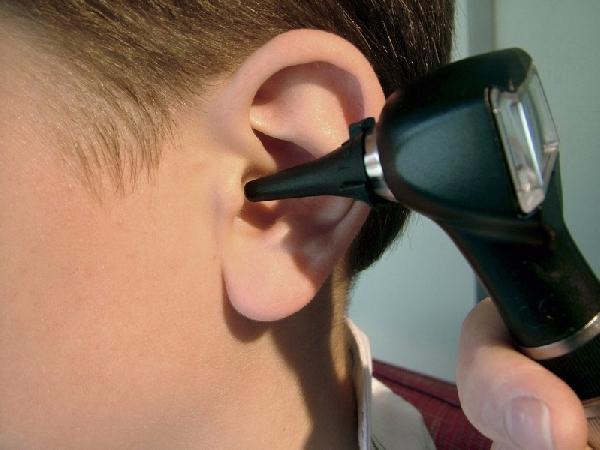
Лечение шума в ушах заключается в выявлении и лечении вызвавшего его заболевания. К сожалению, некоторые патологические изменения, вызывающие шум в ушах, необратимы (таковы, например, возрастные изменения). В некоторых случаях устранить причину шума в ушах довольно просто (так, серную пробку врач удалит сразу же). В других случаях может потребоваться серьезное обследование и прием лекарств.
Чем скорее Вы обратитесь к врачу, тем больше вероятность восстановления остроты слуха и избавления от шума в ушах.
Источник
